La miocarditis es la inflamación del miocardio, la capa muscular del corazón. Esta inflamación puede debilitar el corazón y reducir su capacidad de bombear sangre con eficacia.
La miocarditis grave puede debilitar el corazón hasta el punto de que el organismo no reciba suficiente oxígeno. La lentitud de la contracción muscular y la acumulación de sangre en el corazón pueden dar lugar a coágulos que podrían desplazarse al cerebro, provocando un ictus, o a los vasos sanguíneos coronarios del corazón, causando un infarto.
Se calcula que la prevalencia mundial anual de la miocarditis es de aproximadamente 17 por cada 100,000 individuos. La presentación clínica de esta enfermedad varía, al igual que los resultados individuales. Según un artículo publicado en Circulation: Heart Failure, la mayoría de los casos se resuelven espontáneamente; sin embargo, algunos pacientes sufren graves daños cardíacos que pueden conducir a la muerte.
¿Cuáles son los tipos más comunes de miocarditis?
La miocarditis puede clasificarse en función de la causa, la fase, los síntomas predominantes y la patología celular. Los criterios diagnósticos cambian continuamente a medida que los investigadores adquieren más conocimientos que hacen evolucionar nuestra comprensión de la enfermedad.
Veamos algunos términos esenciales asociados a los distintos tipos de miocarditis.
Aguda frente a crónica
– Aguda: En esta clasificación, los síntomas comenzaron en el último mes.
– Crónica: Los síntomas de la miocarditis han estado presentes durante más de un mes.
También existen clasificaciones basadas en el aspecto del tejido al microscopio (presentación histológica):
– Linfocítica: Es la forma más frecuente observada en la revisión histológica e incluye las formas autoinmunes y víricas.
– Neutrofílica: Este tipo de miocarditis incluye la fúngica, la bacteriana y las fases iniciales de la miocarditis vírica. En esta forma, los glóbulos blancos denominados neutrófilos se desplazan al miocardio del corazón y se infiltran en una zona con inflamación aguda.
– Granulomatosa: los granulomas son pequeños grupos de células inmunitarias que se forman como reacción a infecciones u otros agentes irritantes. Este tipo de miocarditis incluye la miocarditis de células gigantes. La miocarditis de células gigantes se define por la presencia de infiltrados celulares extensos y de células gigantes que se han desplazado al interior del miocardio. La sarcoidosis (acumulación de células inflamatorias que forman bultos) es una causa frecuente de miocarditis granulomatosa.
– Eosinofílica: Según el artículo Circulation: Heart Failure, la miocarditis eosinofílica es el tipo más frecuente de miocarditis por hipersensibilidad, que se produce cuando el daño miocárdico está causado por una reacción a un fármaco. Los eosinófilos están asociados a la respuesta alérgica y la miocarditis por hipersensibilidad también se denomina miocarditis alérgica.
¿Cuáles son los síntomas y los primeros signos de la miocarditis?
Los síntomas pueden desarrollarse lentamente o suceder muy rápido y pueden incluir:
– Fatiga
– Dolor torácico
– Latidos cardíacos rápidos o irregulares
– Falta de aliento
– Síntomas parecidos a los de la gripe, como dolores corporales, fiebre o dolor de garganta.
– Hinchazón de piernas y pies
Los síntomas de la miocarditis en niños incluyen:
– Dificultad para respirar
– Dolor torácico
– Fiebre
– Desmayos
– Latidos cardíacos rápidos o irregulares
Si usted o su hijo experimentan síntomas de miocarditis, es importante que busquen atención médica de inmediato, sobre todo si los síntomas incluyen dolor inexplicable en el pecho, dificultad para respirar o latidos cardíacos rápidos.
¿Qué causa la miocarditis?
La pared del corazón está formada por tres capas distintas. La capa más interna es el endocardio, la capa media es el miocardio y la capa más externa es el epicardio. El epicardio forma parte del pericardio, una estructura que rodea y protege el corazón.
El miocardio es la capa más gruesa y resistente de la pared del corazón.
La miocarditis es una inflamación del miocardio que no se debe a un bajo aporte de oxígeno ni a una reacción al trasplante de órganos. Se produce como consecuencia de una infección, la activación del sistema inmunitario o la exposición a sustancias tóxicas.
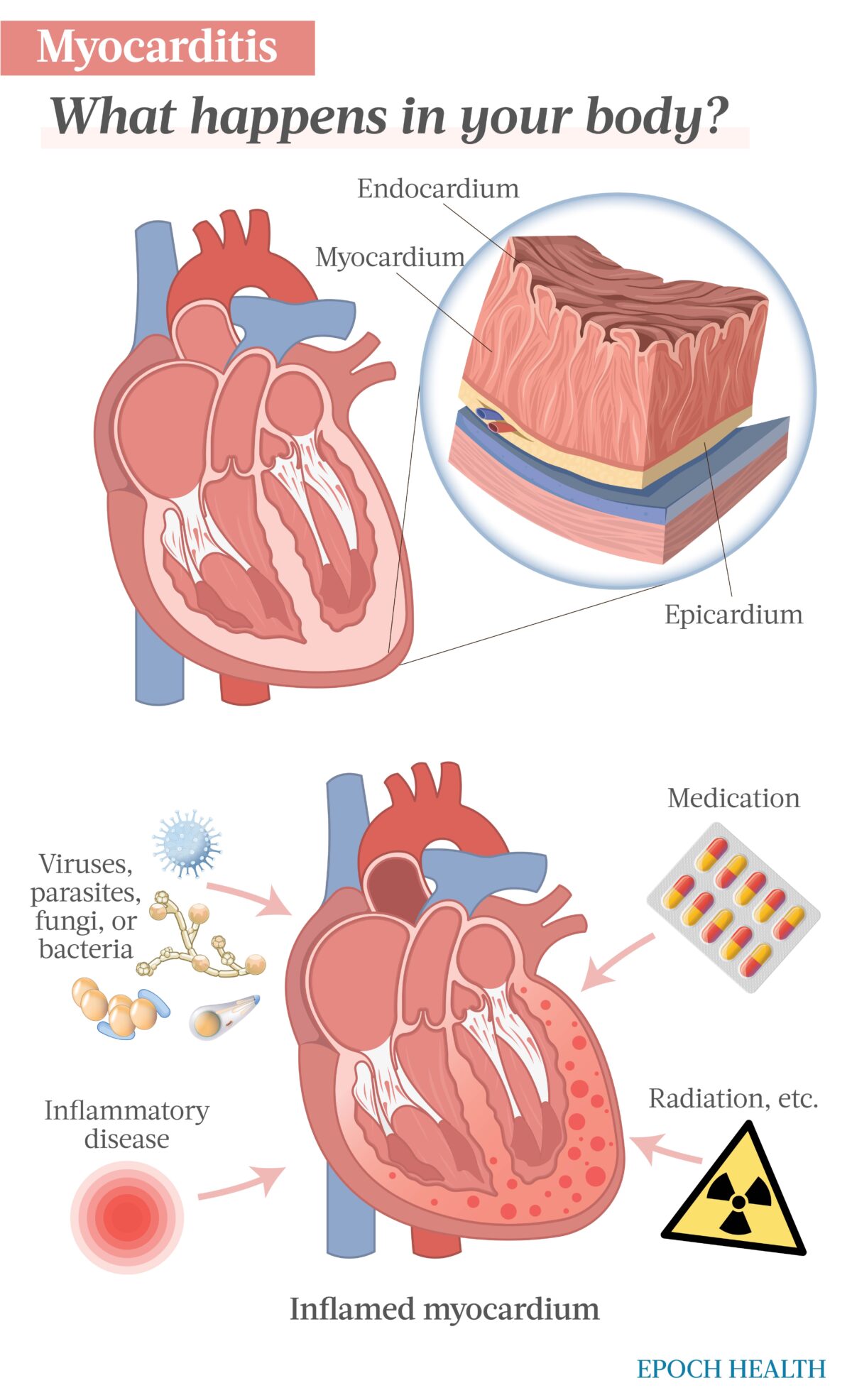
La miocarditis puede estar causada por infecciones víricas, parasitarias, bacterianas o fúngicas, enfermedades que provocan inflamación, ciertos medicamentos y la exposición a determinadas sustancias químicas.
– Virus: La infección vírica es la causa más frecuente de miocarditis. Los virus que se han relacionado con la miocarditis incluyen COVID-19, virus de la gripe, adenovirus (causa el resfriado común), hepatitis B y C, virus coxsackie, echovirus (causa enfermedades gastrointestinales), virus de la rubéola, virus del herpes, parvovirus (asociado a la quinta enfermedad) y virus de la inmunodeficiencia humana (VIH).
– Parásitos: Ciertos parásitos pueden causar miocarditis. El toxoplasma es un parásito que puede introducirse en el organismo por el consumo de carne poco cocinada o por contacto con heces de gato. Este parásito es una causa potencial de miocarditis. El tripanosoma cruzi es un parásito que se encuentra en las heces de los triatominos. Sus heces contaminan una picadura cercana del mismo insecto en la piel. La infección por Trypanosoma cruzi es una causa potencial de miocarditis. El Plasmodium falciparum -el protozoo que causa la malaria- es otra causa de miocarditis.
– Bacterias: Varios tipos de bacterias pueden causar miocarditis. Entre ellas se incluyen estreptococos, estafilococos, clamidia, Borrelia burgdorferi (conocida por causar la enfermedad de Lyme) y Corynebacterium diphtheriae (conocida por causar difteria).
– Hongos: Un hongo puede causar miocarditis, aunque es poco frecuente. Estos hongos incluyen Aspergillus (un moho), Candida (una levadura) e Histoplasma (que se encuentra en los desechos de las aves).
– Enfermedades inflamatorias: La artritis reumatoide, el lupus, la arteritis de Takayasu (un tipo raro de vasculitis), la granulomatosis de Wegener (una enfermedad rara de los vasos sanguíneos) y la sarcoidosis son enfermedades que contribuyen a la inflamación de todo el cuerpo y pueden causar miocarditis.
– Medicamentos: Algunos medicamentos para el tratamiento del cáncer, como los inhibidores de los puntos de control inmunitario, pueden causar miocarditis. Algunos medicamentos anticonvulsivos y varios antibióticos, incluida la penicilina, pueden causar miocarditis. Además, las benzodiacepinas y los medicamentos antipsicóticos, como la clozapina, pueden causar miocarditis.
– Otros: La exposición a la radiación, el monóxido de carbono, los metales pesados, ciertos venenos de serpiente y la cocaína pueden causar miocarditis. Además, la vacunación con ARNm contra COVID-19 puede causar miocarditis.
¿Quién tiene más probabilidades de padecer miocarditis?
Tiene más probabilidades de padecer miocarditis si:
– Su cuerpo no maneja bien la inflamación. Genéticamente, puedes ser más susceptible a la miocarditis.
– Bebe mucho alcohol.
– Está en tratamiento de diálisis.
– Tiene implantado un dispositivo cardíaco.
– Recibe tratamiento contra el cáncer.
– Padece una enfermedad inflamatoria como lupus, artritis reumatoide o sarcoidosis.
¿Cuáles son las pruebas para detectar la miocarditis?
Si presenta síntomas de miocarditis, es importante que le evalúe un médico. El diagnóstico precoz es importante para proteger el corazón de daños mayores. La evaluación comienza con una exploración física exhaustiva por parte del médico, que incluye la auscultación del corazón.
En función de sus antecedentes y su exploración física, el médico puede realizarle las siguientes pruebas:
– Análisis de sangre: Una prueba de enzimas cardíacas puede evaluar si se está dañando el músculo cardíaco. Pueden solicitarse pruebas para detectar infecciones que puedan causar miocarditis.
– Electrocardiograma (ECG): Un electrocardiograma revelará si su corazón no late correctamente (existe una arritmia).
– Resonancia magnética cardiaca (RM): Esta prueba proporciona imágenes detalladas del corazón y puede revelar inflamación en el tejido muscular del corazón.
– Tomografía por emisión de positrones (PET): Esta prueba puede revelar la forma y el tamaño del corazón, así como parte de su nivel de funcionamiento.
– Ecocardiograma: Esta prueba permite al médico ver cómo fluye la sangre por el corazón.
– Biopsia del músculo cardíaco: En esta prueba se toma una pequeña muestra de tejido del músculo cardíaco y se envía al laboratorio para su análisis.
– Radiografía de tórax: En ella se evalúa si hay líquido alrededor del corazón, lo que podría ser indicativo de insuficiencia cardíaca.
¿Cuáles son las complicaciones de la miocarditis?
Con frecuencia, la miocarditis remite sin complicaciones; sin embargo, en algunas personas puede causar complicaciones graves y potencialmente mortales.
– Accidente cerebrovascular o infarto de miocardio: La miocarditis grave puede dañar el músculo cardiaco hasta el punto de que el corazón no pueda bombear sangre con eficacia. La acumulación de sangre en el corazón puede dar lugar a coágulos que podrían desplazarse al cerebro, provocando un ictus, o a los vasos sanguíneos coronarios del corazón, causando un infarto de miocardio.
– Insuficiencia cardiaca: Los daños en el músculo cardiaco pueden ser tan graves que el corazón no pueda bombear sangre con eficacia. En algunos casos, esta insuficiencia cardíaca puede provocar la necesidad de un dispositivo de asistencia ventricular para bombear la sangre con eficacia. En los casos más graves, puede ser necesario un trasplante de corazón.
– Ritmos cardíacos rápidos o irregulares (arritmias): Los daños en el músculo cardiaco pueden provocar irregularidades en los latidos del corazón. Algunas arritmias pueden provocar un mayor esfuerzo del corazón, coágulos sanguíneos o incapacidad de bombeo.
– Paro cardíaco: Ciertas arritmias pueden hacer que el corazón deje de latir (paro cardiaco súbito). Esto es mortal si no se trata inmediatamente.
¿Cuál es el tratamiento de la miocarditis?
El tratamiento depende de la gravedad de la miocarditis. El reposo es crucial para cualquier persona que padezca esta enfermedad. Además, el médico puede recetar medicación o terapia.
Medicamentos y terapias
– Medicamentos para tratar enfermedades en curso: Si padece una enfermedad inflamatoria, su médico puede recetarle un medicamento para ayudar a tratar la enfermedad inflamatoria. Por ejemplo, el rituximab es un anticuerpo monoclonal dirigido contra los linfocitos B CD20 que se utiliza para tratar trastornos autoinmunitarios como la artritis reumatoide y el lupus. Los investigadores creen que el rituximab puede ser útil para tratar a los pacientes con miocarditis que no responden a los corticoides, según un artículo publicado en la revista Circulation Research.
– Terapia inmunosupresora: Los inmunosupresores ayudan a mitigar los daños del sistema inmunitario en las células y tejidos sanos. Según el artículo de Circulation Research, los estudios sugieren que el tratamiento inmunosupresor con azatioprina y prednisona ayuda a mejorar la función cardiaca en pacientes con miocarditis que no presentan indicios de un componente vírico en su miocarditis (según la biopsia de tejido). Algunos regímenes de tratamiento incluyen un protocolo basado en esteroides en combinación con ciclosporina.
– Medicamentos que reducen el riesgo de coágulos: Si la sangre se acumula en el corazón debido a un bombeo inadecuado, el médico puede recetar un medicamento que ayude a evitar que la sangre se coagule. Los anticoagulantes, como la warfarina y la heparina, ralentizan el proceso de formación de coágulos. Los antiagregantes plaquetarios, como la aspirina, evitan que las plaquetas se aglutinen y formen un coágulo.
– Medicamentos para el corazón: Algunos medicamentos reducen el esfuerzo del corazón eliminando el exceso de líquido del organismo. Si el corazón está débil, el médico puede recetarle un diurético, un inhibidor de la enzima convertidora de angiotensina (IECA) o un betabloqueante. Entre los diuréticos están la furosemida, la bumetanida y otros. Los inhibidores de la ECA ayudan a relajar las venas y arterias para reducir la tensión arterial. Algunos ejemplos de inhibidores de la ECA son el benazepril, el enalapril y el lisinopril.
– Terapia con interferón: Los datos sugieren que las inyecciones inmunomoduladoras de interferón-beta pueden ayudar a acelerar la eliminación del virus o reducir la carga vírica en pacientes con miocarditis inducida por enterovirus y adenovirus.
– Inmunoglobulina intravenosa (IV): La inmunoglobulina intravenosa (un conjunto de anticuerpos IgG, IgA e IgM) tiene efectos antivirales y antiinflamatorios y puede ayudar a regular las citocinas que contribuyen a la muerte de los miocitos. Un metaanálisis reveló que este tipo de tratamiento con anticuerpos redujo las tasas de mortalidad intrahospitalaria y favoreció la recuperación de la función ventricular izquierda en pacientes con miocarditis aguda.
Procedimientos y dispositivos
Si padece una miocarditis grave, es posible que necesite uno de los siguientes tratamientos:
– Dispositivo de asistencia ventricular izquierda (DAVI): Este dispositivo ayuda al corazón a bombear sangre desde el ventrículo izquierdo -la cavidad inferior izquierda del corazón- al resto del organismo.
– Marcapasos: Si el corazón late de forma irregular debido a los daños causados por la miocarditis, puede ser necesario insertar un marcapasos artificial para regular el ritmo cardíaco.
– Oxigenación por membrana extracorpórea (OMEC): Durante la ECMO, la sangre circula fuera del cuerpo, pasa por la máquina de ECMO y luego vuelve al cuerpo. Cuando una parte de la sangre pasa por la máquina ECMO, se elimina el dióxido de carbono y se sustituye por oxígeno. En casos de insuficiencia cardíaca grave, esta máquina puede ser necesaria para mantener con vida al paciente.
– Trasplante de corazón: A veces el corazón está dañado sin posibilidad de reparación y se hace necesario un trasplante de corazón.
¿Cómo afecta nuestra actitud a la miocarditis?
El estrés continuo puede contribuir a la inflamación. Es importante encontrar actividades que reduzcan el estrés para disminuir los niveles de estrés y ayudar a reducir la inflamación. Puede incorporar a su vida diaria diversos métodos para reducir el estrés, como por ejemplo:
– Escribir un diario.
– Salir a la naturaleza durante 20 minutos.
– Estirar los músculos.
– Dar un paseo a paso ligero.
– Tomar una taza de té caliente.
– Leer o ver algo divertido.
– Escuchar música relajante.
– Pensar en tres cosas por las que estás agradecido.
– Escribir una lista de objetivos.
– Respirar profunda y relajadamente.
¿Cuáles son los remedios naturales para la miocarditis?
Varios nutracéuticos muestran resultados prometedores en el tratamiento de la miocarditis:
– Polifenoles: Este amplio grupo de fitoquímicos puede encontrarse en una serie de frutas, verduras y cereales. La quercetina es un pigmento polifenólico que se encuentra en muchas frutas y verduras. Es un potente antioxidante presente en cebollas, manzanas, arándanos, col rizada, brócoli y otros alimentos. La crisina es un polifenol que se encuentra en muchas plantas, como la pasiflora y las setas, así como en la miel.
– Alcaloides: Este grupo de fitoquímicos puede ayudar a prevenir el estrés oxidativo y la inflamación. Incluye la berberina, que se encuentra en las hierbas medicinales tradicionales (Hydrastis canadensis, Berberis y Coptis). También incluye la colchicina, que se obtiene del azafrán de otoño.
– Terpenoides: Esta clase de nutricéuticos incluye el Ginkgo biloba y el Astragaloside IV, que se encuentra en el Astragalus membranaceus. El Astragalus membranaceus es una hierba medicinal clave utilizada en la medicina tradicional china. Se sabe que tiene efectos antioxidantes y antiinflamatorios. Una revisión señaló que 28 ensayos controlados aleatorios sobre el efecto de la hierba en la miocarditis vírica revelaron que el Astragalus membranaceus «ejercía una función cardioprotectora en animales y pacientes [infectados por miocarditis vírica] en gran medida a través de receptores antivirus y antivirus, antiinflamatorios, antioxidantes, antiapoptóticos, antifibrosis y reduciendo la carga de calcio cardíaco».
Consulte con un profesional sanitario antes de tomar suplementos de hierbas.
¿Cómo puedo prevenir la miocarditis?
Aunque no hay nada que pueda hacer que sea 100 por ciento efectivo para prevenir la miocarditis, puede tomar ciertas medidas para disminuir su riesgo de infección, lo que ayuda a disminuir su riesgo general de miocarditis.
– Manténgase alejado de las personas enfermas.
– Evite comportamientos de riesgo que puedan exponerle al VIH, la hepatitis B y la clamidia.
– Evite exponerse a radiaciones, metales pesados y monóxido de carbono.
– Asegúrese de que la carne esté bien cocinada.
– Evite la exposición a heces de animales.
Revisión médica realizada por Beverly Timerding, M.D..
Únase a nuestro canal de Telegram para recibir las últimas noticias al instante haciendo click aquí
Cómo puede usted ayudarnos a seguir informando
¿Por qué necesitamos su ayuda para financiar nuestra cobertura informativa en Estados Unidos y en todo el mundo? Porque somos una organización de noticias independiente, libre de la influencia de cualquier gobierno, corporación o partido político. Desde el día que empezamos, hemos enfrentado presiones para silenciarnos, sobre todo del Partido Comunista Chino. Pero no nos doblegaremos. Dependemos de su generosa contribución para seguir ejerciendo un periodismo tradicional. Juntos, podemos seguir difundiendo la verdad.