El golpe de calor, o insolación, es la enfermedad más grave relacionada con el calor y una emergencia médica de rápido desarrollo. Si no se trata, puede provocar daños rápidos y graves al cerebro, el corazón, los riñones, los músculos e incluso ocasionar la muerte.
El golpe de calor generalmente se desarrolla después de enfermedades más leves relacionadas con el calor, como calambres, desmayos y agotamiento por calor. Si uno puede refrescarse en 30 minutos, estas condiciones más leves no requerirán atención médica de emergencia. Sin embargo, el golpe de calor puede ocurrir repentina o gradualmente, incluso sin signos previos de lesión por calor.
Entre 2004 y 2018, Estados Unidos tuvo un promedio anual de 702 muertes relacionadas con el calor. Entre estas, más de la mitad se atribuyeron directamente al calor.
¿Cuáles son los tipos de golpe de calor?
Los golpes de calor se clasifican en dos categorías según la presencia del esfuerzo: golpe de calor con esfuerzo y golpe de calor sin esfuerzo.
1. Por esfuerzo
El golpe de calor por esfuerzo afecta principalmente a personas jóvenes y sanas que realizan actividades intensas, como deportes, trabajos arduos o entrenamiento militar, en ambientes cálidos y/o húmedos.
En algunas ocasiones el golpe de calor por esfuerzo incluso puede ocurrir sin un ambiente caluroso.
Desafortunadamente, las personas afectadas por un golpe de calor por esfuerzo suelen preocuparse menos por los posibles impactos del calor en su salud, lo que hace que ignoren o descarten los primeros síntomas. Además, las personas que sufren de insolación por esfuerzo suelen ser más jóvenes y/o más sanas que las que sufren de insolación sin esfuerzo.
En cuidados intensivos, el golpe de calor por esfuerzo tiene una tasa de mortalidad del 26.5 por ciento.
2. Sin esfuerzo
El golpe de calor sin esfuerzo, también conocido como golpe de calor clásico, generalmente ocurre en personas que tienen dificultades para regular su temperatura corporal, como los ancianos, niños pequeños o personas con enfermedades crónicas. A diferencia del golpe de calor por esfuerzo, este tipo puede tardar varios días en desarrollarse.
La exposición a altas temperaturas en el ambiente circundante, incluso sin actividad física intensa, puede desencadenar el golpe de calor en comorbilidades como obesidad, diabetes, hipertensión, enfermedades del corazón, enfermedades renales, demencia y alcoholismo.
La tasa de mortalidad por el golpe de calor clásico en cuidados intensivos es del 63.2 por ciento. Y es más alta que la del golpe de calor por esfuerzo, en el que las personas normalmente cesan sus actividades en cuanto notan sus signos. A veces se ven obligadas a detenerse, ya que sus condiciones físicas ya no les permiten continuar (por ejemplo por haberse desmayado). Sin embargo, en el caso del golpe de calor sin esfuerzo, la condición del individuo continúa deteriorándose, hasta que recibe la ayuda médica.
¿Cuáles son los síntomas y los primeros signos del golpe de calor?
En la actualidad se utilizan en todo el mundo dos conjuntos de criterios de golpe de calor.
De acuerdo con los criterios de Bouchama, el golpe de calor ocurre cuando la temperatura corporal central supera los 40 C (104 F), acompañada de piel seca y anomalías del sistema nervioso central. Esta popular definición se emplea en entornos clínicos.
Sin embargo, los pacientes ancianos a menudo no presentan una elevación severa de su temperatura y la definición de Bouchama no incluye otros marcadores de daño de órganos. Por ello la Asociación Japonesa de Medicina Aguda (JAAM) introdujo sus propios criterios de insolación que incluyen componentes que cubren complicaciones renales y hepáticas, entre otros factores, pero sin el criterio de la temperatura.
Dado que el agotamiento por calor suele ser un precursor del golpe de calor, y sus síntomas se encuentran entre los del golpe de calor, con una pequeña excepción los signos de agotamiento por calor pueden advertir sobre un inminente golpe de calor.
Síntomas de agotamiento por calor y golpe de calor
El agotamiento por calor tiene los siguientes síntomas:
- – Aumento del ritmo cardíaco o de la respiración
- – Dolor de cabeza pulsante
- – Aturdimiento
- – Desorientación leve/sensación de confusión
- – Sed excesiva
- – Debilidad muscular o calambres
- – Irritabilidad
- – Náuseas o vómitos
- – Palidez (piel pálida)
- – Sudoración profusa
- – Desmayo o pérdida del conocimiento
- – Temperatura corporal febril
- – Fatiga
- – Disminución de la producción de orina
Síntomas adicionales del golpe de calor
El golpe de calor puede compartir los mismos síntomas que el agotamiento por calor. Sin embargo, el golpe de calor clásico generalmente presenta sudoración reducida o nula, mientras que la sudoración es típica del golpe de calor por esfuerzo.
Cuando el agotamiento por calor se convierte en golpe de calor, la condición mental del paciente también empeora, lo que puede ayudar a diferenciar el agotamiento por calor del golpe de calor.
Los síntomas adicionales del golpe de calor incluyen:
– Temperatura corporal extremadamente alta: la temperatura corporal central puede alcanzar los 104 F (40 C) o más.
– Piel enrojecida: causada por la elevada temperatura corporal.
– Estado mental o comportamiento alterado: además de confusión e irritabilidad, el paciente puede experimentar dificultad para hablar, agitación, inquietud severa, dificultad para concentrarse, alucinaciones y delirio.
– Convulsiones: el cerebro puede dañarse cuando el cuerpo tiembla sin control durante un período prolongado.
– Coma: la pérdida de la consciencia puede ocurrir tanto en el agotamiento por calor como en el golpe de calor.
– Falta de sudoración: es una señal de que el cuerpo ya no responde normalmente al sudor para refrescarse, lo que resulta en un sobrecalentamiento.
– Agotamiento extremo repentino: el paciente repentinamente puede sentirse débil y cansado.
– Lengua seca e hinchada: el golpe de calor puede ocasionar que la lengua de una persona se hinche y se seque.
Si un paciente que sufre un golpe de calor no recibe tratamiento médico a tiempo puede desarrollar daño o insuficiencia de órganos vitales o incluso morir. Esto se debe a que el tiempo prolongado a temperaturas elevadas puede hacer que las proteínas y las membranas celulares del cuerpo se degraden o funcionen mal. El intenso calor también puede causar la descomposición de las células del músculo cardíaco y de los vasos sanguíneos, lo que daña aún más los órganos.
¿Cuáles son los primeros auxilios para tratar el golpe de calor?
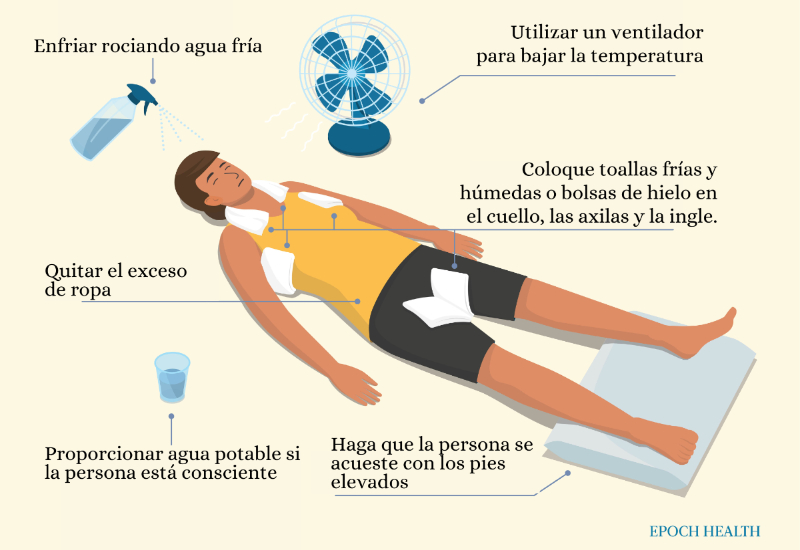
Si alguien muestra signos de insolación, en particular una temperatura corporal alta superior a 104 F (40 C), llame al 911. Mientras espera que llegue la ayuda, tome las siguientes medidas para enfriar a la persona con sobrecalentamiento:
– Mueva a la persona a un área sombreada y bien ventilada o al interior.
– Quítele su ropa no esencial.
– Refresque a la persona inmediatamente:
• Báñela con agua fría, también puede hacerlo de manera segura para los ancianos (mientras controla su presión arterial y temperatura corporal para evitar que se enfríen demasiado), hasta que su temperatura corporal descienda por debajo de los 100,4 F (38 C).
• Aplique RCP, si es necesario.
• Rocíe a la persona con una manguera si no es posible darle un baño de agua fría.
• Coloque bolsas de hielo o paños/esponjas frías y húmedas en el cuerpo, inclusive en la cabeza, el cuello, las axilas, la espalda y en las ingles. Enfriar estas áreas puede reducir la temperatura corporal, ya que todas tienen vasos sanguíneos cerca de la superficie de la piel.
• Abanique a la persona.
– Si la persona está completamente consciente, ofrézcale cada 15 minutos medio vaso de agua fría ( pdf) para que la beba lentamente. Evite líquidos con alcohol o cafeína. Las bebidas deportivas también son buenas opciones ya que contienen agua y electrolitos.
– Acompañe a la persona hasta que llegue el personal médico.
¿Cuáles son las principales causas del golpe de calor?
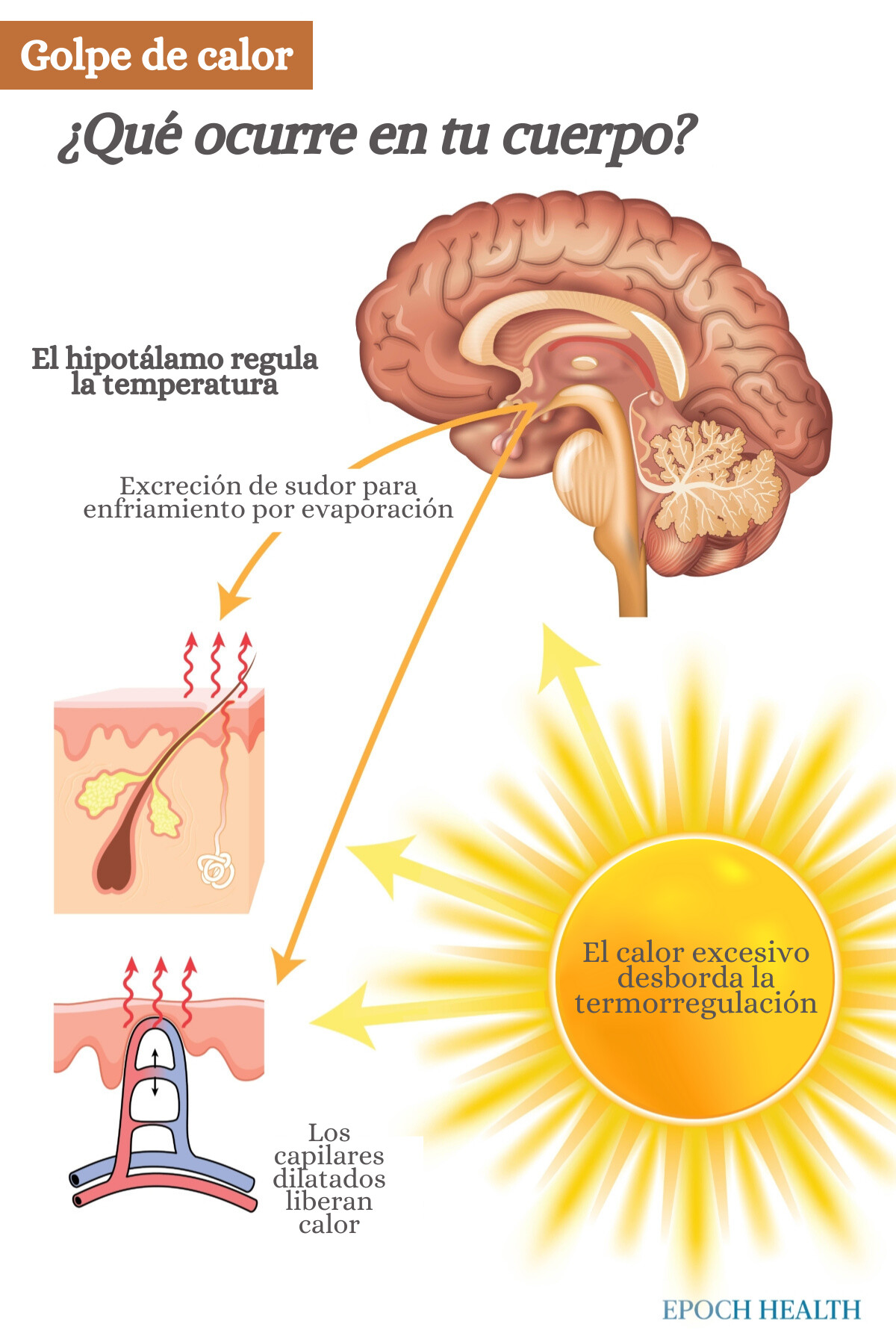
El golpe de calor ocurre cuando falla el sistema de regulación de la temperatura del cuerpo, generalmente en combinación con deshidratación y factores como la producción excesiva de calor metabólico (por esfuerzo), calor ambiental extremo y disipación de calor inadecuada o deteriorada. Esto hace que la temperatura corporal aumente rápidamente, lo que ocasiona que el mecanismo de sudoración sea ineficaz. Como resultado, el cuerpo se ve abrumado por el calor y no logra enfriarse, lo que provoca una inflamación que daña las células.
Según un artículo de revisión publicado en The New England Journal of Medicine (NEJM), la respuesta inflamatoria relacionada con el golpe de calor es similar a una afección llamada Síndrome de respuesta inflamatoria sistémica, que puede provocar complicaciones graves, como coagulación intravascular diseminada, falla multiorgánica, e incluso la muerte. La reducción del flujo de sangre a los intestinos en un golpe de calor puede dañar las paredes celulares y posibilitar que las toxinas y sustancias dañinas ingresen al torrente sanguíneo, provocando endotoxemia.
Dado que nuestros cuerpos generan una gran cantidad de calor interno, dependemos del hipotálamo para regular nuestra temperatura y mantenerla alrededor de 98,6 F (37 C).
Los siguientes factores pueden contribuir tanto al golpe de calor por esfuerzo como al clásico:
– Usar demasiada ropa o muy ajustada, lo que dificulta la evaporación del sudor y el enfriamiento del cuerpo. La sudoración puede representar hasta el 90 por ciento de los esfuerzos de reducción de calor del cuerpo.
– Deshidratación por no beber suficiente agua para reponer los líquidos perdidos a través del sudor.
– Permanecer en un lugar húmedo y/o mal ventilado, donde la humedad reduce la capacidad del cuerpo para refrescarse a través del sudor.
– Consumir alcohol, lo que puede interferir con la termorregulación corporal.
– Asolearse demasiado.
– Tomar medicamentos. Los efectos secundarios de ciertos medicamentos pueden hacer que las personas sean propensas a la deshidratación o elevar su temperatura corporal.

En verano la temperatura interior de un automóvil estacionado al exterior puede subir 20 grados en 10 minutos y hasta 40 grados en una hora, incluso si el clima no parece muy caluroso. En un fenómeno llamado síndrome del bebé olvidado, un adulto puede, sin darse cuenta, dejar a un niño en un automóvil, lo que provoca que el niño sufra un golpe de calor o muera.
¿Cuáles son las fases del golpe de calor?
Según la revisión de NEJM, el golpe de calor generalmente presenta tres fases, que son distintas en el golpe de calor por esfuerzo que en el clásico:
1. Fase hipertérmica-neurológica aguda: esta fase aumenta rápidamente la temperatura corporal y los síntomas neurológicos.
2. Fase hematológico-enzimática: esta fase alcanza su punto máximo de 24 a 48 horas después del evento e implica cambios en los parámetros sanguíneos y en los niveles de enzimas. La disfunción y el fracaso del sistema multiorgánico pueden alcanzar su punto máximo en esta fase.
3. Fase renal-hepática tardía: puede ocurrir y afectar los riñones y el hígado si los síntomas clínicos persisten durante 96 horas o más.
¿Quién tiene más probabilidades de sufrir un golpe de calor?
Cualquiera puede sufrir un golpe de calor, pero los siguientes grupos de personas corren un mayor riesgo:
- – Personas de 60 años o más cuyo sistema nervioso central se ha deteriorado y ya no puede regular suficientemente la temperatura corporal.
- – Personas que viven solas o están socialmente aisladas/sin hogar.
- – Madres embarazadas o lactantes, que tienden a tener temperaturas corporales más altas.
- – Bebés y niños pequeños cuyo sistema nervioso central no se ha desarrollado completamente y tienen una tasa de sudoración baja.
- – Los hombres son más propensos a los golpes de calor que las mujeres, pero no a otras enfermedades relacionadas con el calor.
- – Personas que antes sufrieron un golpe de calor.
- – Personas con sobrepeso u obesas, cuyos cuerpos generan más calor interno que el promedio de la gente.
- – Individuos con falta de sueño, ya que la privación del sueño puede disminuir la sudoración.
- – Individuos con movilidad restringida, como aquellos que están postrados en cama o requieren apoyo en sus actividades diarias, y personas con desafíos sensoriales o cognitivos.
- – Personas que trabajan al aire libre, como trabajadores de la construcción y obreros.
- – Personas con enfermedades crónicas, como diabetes, fibrosis quística y enfermedades respiratorias; trastornos mentales (p. ej., esquizofrenia y depresión); o problemas de abuso de sustancias (p. ej., cocaína, heroína y éxtasis).
- – Personas bajo medicación que puede hacerlas propensas a la deshidratación (p. ej., diuréticos, medicamentos para enfermedad renal aguda y crónica y la hiperglucemia) o elevar su temperatura corporal (p. ej., penicilinas, antituberculosos, quinidina y fenitoína).
- – Personas expuestas a un clima caluroso repentino, como una ola de calor.
- – Personas que viven en una casa con poca ventilación y sin aire acondicionado.
- – Personas que no beben suficiente agua.
- – Personas que beben alcohol en exceso.
- – Personas que viven en las ciudades. Son susceptibles al efecto de la isla de calor urbano quienes viven en ciudades y áreas metropolitanas que tienden a ser más calientes que sus regiones suburbanas y rurales cercanas. Esto se debe a la capacidad de los edificios de hormigón para absorber el calor durante el día y liberarlo lentamente durante la noche, lo que genera temperaturas nocturnas elevadas.
- – Atletas, soldados y personas físicamente activas que están bajo un mayor esfuerzo físico y son susceptibles a sufrir un golpe de calor por esfuerzo, especialmente si están demasiado impulsados o presionados por sus entrenadores y/o compañeros de equipo.
- – Bomberos y personas que trabajan en ambientes calurosos y usan ropa voluminosa o pesada (p. ej., como parte del equipo de extinción de incendios, disfraces de mascotas, equipo de protección personal).
¿Cuáles son las pruebas para detectar el golpe de calor?
El diagnóstico del golpe de calor generalmente lo realizan los proveedores de atención médica en el departamento de emergencias. Ellos evalúan cuidadosamente los síntomas del paciente, lo examinan físicamente y miden su temperatura rectal (que es considerada más precisa) para detectar cualquier otra causa potencial de temperatura elevada y descartar otras afecciones médicas.
Para evaluar más a fondo la afección, confirmar el diagnóstico y/o evaluar el daño orgánico, los proveedores de atención médica pueden solicitar pruebas específicas como:
– Un conteo sanguíneo completo (CBC)o un hemograma completo (FBC), que es un tipo específico de análisis de sangre que brinda información valiosa sobre las células de la sangre de una persona. La prueba mide los niveles de glóbulos blancos, glóbulos rojos y plaquetas en la sangre. Evalúa la capacidad de transporte de oxígeno del paciente analizando los índices de glóbulos rojos, la hemoglobina y hematocritos.
– El análisis de gases en sangre es una herramienta de diagnóstico ampliamente utilizada que evalúa los niveles de gases y el contenido ácido-base en la sangre. Esta prueba proporciona información crucial sobre las presiones parciales de oxígeno y dióxido de carbono en la sangre, así como sobre el estado de oxigenación y ventilación del paciente (esencial para evaluar la función respiratoria). También es apropiado en enfermedades críticas para medir la acidez de la sangre y, por lo tanto, la estabilidad metabólica del cuerpo.
– La prueba de sodio sérico mide la concentración de sodio en la sangre, que debe mantenerse cerca de lo normal para evitar efectos dañinos en el sistema nervioso central. El sodio es un electrolito esencial que ayuda a regular el equilibrio de fluidos, la función nerviosa y las contracciones musculares.
– La prueba de potasio sérico mide la concentración de potasio en el suero sanguíneo. El potasio es un mineral vital que facilita la comunicación nerviosa y muscular, ayuda en el intercambio de nutrientes celulares y asegura una función cardíaca saludable. Esta prueba estándar se usa para asegurar que se mantengan niveles seguros de electrolitos. Los niveles de potasio pueden estar influenciados por la ingesta y la disfunción de los riñones. La deshidratación y el golpe de calor pueden ejercer mucha presión sobre los riñones.
– Las pruebas de tiempo de protrombina (PT) y tiempo de tromboplastina parcial (PTT) son dos estudios de coagulación que pueden indicar que ha comenzado una complicación grave, la coagulación intravascular diseminada, que a menudo acompaña a la falla multiorgánica.
– La prueba de creatina quinasa, también conocida como prueba de creatina fosfoquinasa, es un análisis de sangre que mide una enzima que se encuentra predominantemente en las células musculares, incluidos los músculos esqueléticos y cardíacos y los tejidos cerebrales. Los niveles son elevados en lesiones del músculo esquelético y rabdomiolisis, una condición médica caracterizada por la descomposición del tejido muscular, lo que lleva a la liberación de creatina quinasa y mioglobina, una proteína muscular, en el torrente sanguíneo. La precipitación de mioglobina en el riñón puede provocar una lesión renal aguda.
– El análisis de orina, también conocido como prueba de orina, permite verificar si hay infección, glucosa y problemas de filtrado renal, y mioglobina para evaluar una posible rabdomiolisis en el golpe de calor.
– La tomografía computarizada (TC) de la cabeza en la mayoría de los casos cuando un paciente experimenta confusión, para excluir la presencia de otras afecciones cerebrales tratables o una lesión del sistema nervioso central.
– Se puede realizar una resonancia magnética nuclear (RMN) en pacientes que experimentan síntomas neurológicos continuos para evaluar lesiones de vasos pequeños causadas por isquemia o hemorragia e identificar edema citotóxico asociado con daño neuronal irreversible.
– Una radiografía de tórax cuando existen síntomas respiratorios específicos o preocupaciones sobre posibles complicaciones relacionadas con el golpe de calor.
– La prueba de electrocardiograma (EKG) es un procedimiento fácil e indoloro que monitorea la actividad eléctrica del corazón, ya que el golpe de calor a veces puede causar ritmos cardíacos anormales o revelar problemas de ritmo cardíaco pre-existentes que pueden necesitar atención médica especializada.
– Una punción lumbar, también conocida como punción espinal, es un procedimiento médico que recolecta una muestra de líquido cefalorraquídeo del espacio alrededor de la médula espinal. Puede descartar otras causas de una temperatura corporal elevada.
Los profesionales médicos deben elegir cuidadosamente las pruebas más adecuadas. Más pruebas no significan necesariamente mejores resultados, ya que a veces pueden provocar retrasos en el diagnóstico. En el peor de los casos, dicho retraso puede aumentar la tasa de mortalidad de los pacientes.
¿Cuáles son las complicaciones del golpe de calor?
El tratamiento oportuno puede conducir a signos clínicos más leves y la mayoría de los pacientes se recuperan en pocos días de cualquier etapa en una emergencia por calor sin tener efectos duraderos. El pronóstico empeora cuando la disfunción renal y hepática dura más de 96 horas.
Los estudios de autopsia indican que que el fallo orgánico final tras un golpe de calor se debe principalmente a la muerte celular inducida por el calor, microcoagulación, hemorragia y lesión inflamatoria. Algunas secuelas neurológicas pueden persistir durante varias semanas o meses. Según un estudio, existe un mayor riesgo de mortalidad en personas que han tenido una hospitalización previa por enfermedades causadas por el calor.
Dependiendo de cuánto tiempo permanezca alta la temperatura corporal, el golpe de calor puede provocar muchas complicaciones, incluidas las siguientes:
- – Coma.
- – Síndrome de dificultad respiratoria aguda (SDRA).
- – Hinchazón y posible daño permanente al cerebro (p. ej., atrofia cerebelosa) y a otros órganos vitales.
- – Falla renal y/o hepática.
- – Falla cardíaca congestiva.
- – Latidos cardiacos irregulares.
- – Neuropatías.
- – Problemas circulatorios (p. ej., reducción del flujo de sangre al corazón).
- – Rabdomiólisis.
- – Síndrome de dificultad respiratoria aguda.
- – Amnesia anterógrada.
- – Trastornos cognitivos.
- – Coagulación intravascular diseminada.
- – Disfunción metabólica.
- – Síndrome compartimental (muy raro).
¿Cuáles son los tratamientos para el golpe de calor?
De las tres fases del golpe de calor, la más importante para los médicos de atención primaria es la fase aguda, ya que el rápido reconocimiento y tratamiento durante esta etapa puede salvar vidas.
1. Métodos de enfriamiento
En entornos clínicos el tratamiento del golpe de calor implica enfriar rápidamente el cuerpo a través de medios mecánicos, acompañado de procedimientos estándar de reanimación. Como el pronóstico empeora cuando la temperatura corporal central permanece alta, los esfuerzos de enfriamiento solo pueden retrasarse por reanimación cardiopulmonar (RCP) esencial. Los métodos de enfriamiento comunes incluyen:
– Inmersión en agua fría: se considera que este método es el más efectivo, aunque es incómodo para el paciente. Los estudios han demostrado que la inmersión en agua fría puede lograr una tasa de enfriamiento típica de aproximadamente 32 F (0.2 C) por minuto en un golpe de calor por esfuerzo.
– Vertido de agua: cuando la inmersión en agua fría no está disponible, también se puede verter agua fría sobre la persona mientras se le abanica.
– Soplado de aire fresco: un ventilador eléctrico puede ayudar a refrescar a la persona.
– Sábanas/mantas refrescantes: el personal médico puede envolver al paciente en sábanas refrescantes o húmedas, sin apretarlo.
– Bolsas de hielo: el personal médico puede colocar bolsas de hielo en el cuello, la ingle, la espalda y las axilas del paciente. Este método es bien tolerado por pacientes ancianos.
– Lavado con agua fría: este tratamiento implica el uso de tubos delgados y flexibles llamados catéter para llenar las cavidades del cuerpo con agua fría, lo que ayuda a reducir la temperatura general del cuerpo. Para este fin el catéter puede insertarse en el recto, la vejiga o en la garganta.
– Bypass cardiopulmonar: en casos extremadamente graves, la sangre del individuo se desvía del corazón y los pulmones a una máquina de recolección. Allí se enfría antes de ser devuelta al cuerpo. Sin embargo, este método requiere personal altamente capacitado y equipo avanzado.
– Enfriamiento por evaporación y convección: esta combinación de métodos utiliza rocío de agua fría o compresas frías junto con un flujo de aire continuo sobre el cuerpo, como un ventilador o una unidad de aire acondicionado, para lograr velocidades de enfriamiento de casi 33 F (0.31 C) por minuto. Este método también es bien tolerado por pacientes ancianos.
– Líquidos intravenosos refrigerados: se administran a través de una vena en el brazo del paciente.
Mientras usa cualquiera de estos métodos es esencial monitorear de cerca la frecuencia cardíaca y la respiración de la persona y estar completamente preparado para la reanimación cardíaca si es necesario.
Desafortunadamente no se pueden usar agentes farmacológicos, ya que no pueden acelerar el enfriamiento. Los medicamentos antipiréticos, como la aspirina y el paracetamol, no son efectivos ya que las enfermedades relacionadas con el calor aumentan la temperatura corporal a través de una vía diferente a la típica fiebre. Además, estos medicamentos pueden empeorar la coagulopatía y la lesión hepática en pacientes con golpe de calor.
2. Rehidratación
La hidratación también es fundamental para refrescar al paciente. Una vez que el paciente está en el hospital, el personal médico lo rehidratará por vía intravenosa para compensar la pérdida de líquidos o electrolitos.
Si está completamente consciente, el paciente también puede beber agua y/o bebidas deportivas para rehidratarse.
3. Medicamentos y oxígeno
Durante y después del tratamiento de enfriamiento, los médicos pueden darle al paciente lo siguiente:
– Benzodiazepina, para detener los escalofríos/convulsiones durante los tratamientos de enfriamiento, ya que los escalofríos/convulsiones generan calor interno.
– Oxígeno suplementario.
– Antibióticos. Según un estudio en animales, la administración de antibióticos orales no absorbibles, un laxante y un enema antes del inicio del estrés por calor, mejoró las tasas de mortalidad por insolación. Los antibióticos pueden ayudar a disminuir la cantidad de toxinas liberadas por las bacterias intestinales a través de la pared intestinal dañada por el calor. Se necesitan más estudios para saber si esto es útil en pacientes después del inicio del golpe de calor.
4. Terapias
Una vez que se baja la temperatura corporal del paciente y los médicos interrumpen los tratamientos de enfriamiento, la intervención inmediata de apoyo a las funciones sintomáticas de los órganos debe ser el estándar de atención, teniendo en cuenta el posible desarrollo del síndrome de respuesta inflamatoria sistémica (SIRS).
Desafortunadamente, a finales de la década del 2010 las opciones terapéuticas disponibles para controlar la disfunción orgánica eran limitadas. Actualmente se están probando varios enfoques nuevos para su tratamiento.
Para atender las siguientes disfunciones o fallas de órganos, los médicos usan las siguientes terapias:
– Terapia de soporte hepático artificial: en un caso japonés, un paciente experimentó problemas continuos de conciencia, lo que llevó a la aplicación de monitoreo continuo de electroencefalograma (EEG), que identificó la falla hepática como causa subyacente. El paciente fue tratado con terapia de soporte artificial de hígado, lo que mejoró su condición.
– Terapia anticoagulante: un paciente con insolación casi fatal que padecía insuficiencia multiorgánica y coagulación intravascular diseminada fue tratado con enfriamiento, resucitación agresiva de volumen, terapia de anticoagulación (con antitrombina tipo 3) y esteroides. Más tarde se recuperó por completo sin problemas de salud persistentes.
– Terapia de purificación de sangre: en un caso, cinco pacientes con insolación clásica exhibieron una progresión rápida del síndrome de disfunción orgánica múltiple (MODS). Tres recibieron terapia de purificación de sangre junto con el tratamiento convencional, mientras los demás solo recibieron tratamiento convencional. Los primeros tres se recuperaron y los otros murieron pronto, lo que sugiere que la terapia de purificación de la sangre podría haber llevado a resultados más favorables, posiblemente al eliminar de la sangre las citocinas proinflamatorias asociadas con el golpe de calor.
– Fasciotomía: en los casos de síndrome compartimental (un aumento de la presión dentro de un compartimento muscular cerrado que dificulta el flujo sanguíneo), los médicos pueden realizar un procedimiento quirúrgico llamado fasciotomía, que implica el corte de la fascia (es decir, capas gruesas de tejido conectivo que encierran a los compartimentos musculares) para aliviar la presión dentro del músculo.
– Soporte vasopresor e inotrópico: en casos de insuficiencia cardíaca se puede considerar la administración intravenosa de dobutamina, milrinona o epinefrina. Para la insuficiencia multiorgánica grave se puede utilizar la oxigenación por membrana extracorpórea (ECMO) según sea necesario.
¿Cómo afecta la mentalidad al golpe de calor?
Los estudios indican que la mentalidad o las expectativas de curación pueden afectar significativamente los sistemas biológicos del cuerpo, de manera similar a la respuesta observada con los placebos, cuya eficacia está influenciada principalmente por la creencia del paciente de que son efectivos. Por lo tanto, la mentalidad positiva puede mejorar la eficacia de los medicamentos y tratamientos reales. Si bien no hay evidencia concreta de que la actitud positiva afecte el pronóstico del golpe de calor, la evidencia que respalda el optimismo en otras enfermedades sugiere que es probable que sea más efectiva que el pesimismo.
¿Cómo puedo prevenir un golpe de calor?
Aunque potencialmente fatal, el golpe de calor es una enfermedad predecible y prevenible. Puede seguir los siguientes pasos para prevenir un golpe de calor, especialmente durante el clima caluroso:
– En un clima sofocante trate de permanecer en el interior cuando le sea posible.
– Cuando haga calor adentro cierre las persianas o cortinas y use un ventilador eléctrico o aire acondicionado.
– Si el aire acondicionado no funciona en su casa, puede ir a un centro comercial, cine o biblioteca con aire acondicionado.
– Si tiene que permanecer al aire libre, quédese en un área sombreada.
– Programe actividades vigorosas y deportes durante las horas más frescas del día para evitar el pico de calor.
– Protéjase del sol usando bloqueador solar, un sombrero de ala ancha o una sombrilla.- Tome descansos frecuentes para beber durante las actividades al aire libre y use una botella de spray para rociarse agua y evitar el sobrecalentamiento.
– Aumente gradualmente su tiempo al aire libre para permitir que su cuerpo se adapte al calor.
– Manténgase hidratado bebiendo muchos líquidos, especialmente agua, agua ligeramente salada, caldos y bebidas deportivas. Evite los refrescos y el alcohol, ya que pueden deshidratarlo. Además, evite beber líquidos muy fríos, ya que pueden causarle calambres estomacales.
– Coma comidas más pequeñas y comidas que no requieran cocción.
– Elija ropa liviana y holgada de telas transpirables y en colores claros para ayudarlo a mantenerse fresco.
– Tome duchas frías cuando lo desee.
– Consulte a sus médicos para saber si alguno de sus medicamentos puede reducir la capacidad de su cuerpo para disipar el calor.
– Nunca deje a nadie (especialmente a niños y ancianos) en automóviles cerrados en días calurosos o soleados, ya que las temperaturas rápidamente pueden volverse peligrosamente altas dentro del vehículo. Igualmente incluso si las ventanas están ligeramente abiertas. Además recuerde cerrar con llave un automóvil estacionado para que ningún niño pueda entrar y quedar atrapado.
– Recuerde consultar a familiares, amigos y vecinos ancianos, enfermos y frágiles que puedan necesitar ayuda para enfrentar el calor.
– Conozca los síntomas de las enfermedades relacionadas con el calor para ayudarse a sí mismo y a los demás para mantenerse a salvo.
– Consulte los informes del índice de calor, que combinan la temperatura del aire y la humedad relativa, para estimar qué tan caliente se siente en el cuerpo humano [sensación térmica o temperatura percibida]. Cuando la humedad relativa es del 60 por ciento o más, evita que el sudor se evapore de manera efectiva, lo que afecta el proceso de enfriamiento natural de su cuerpo.
– Recuerde que la exposición a pleno sol puede elevar en 15 grados el índice de calor informado. Una medida alternativa utilizada principalmente en Canadá es humidex.
Las formas de hacer ejercicio de manera segura en climas cálidos incluyen las siguientes:
– Beba de 5 a 10 onzas (150 a 300 mililitros) de agua cada 15 a 20 minutos mientras hace ejercicio.
– Use ropa de colores claros de material transpirable.
– Haga ejercicio en un gimnasio cubierto.
– Atienda su hidratación cuando haga ejercicios acuáticos.
– Aumente la intensidad del ejercicio gradualmente para que su cuerpo se acostumbre a la temperatura.
Revisión médica de Beverly Timerding, MD.
Únase a nuestro canal de Telegram para recibir las últimas noticias al instante haciendo click aquí.
Cómo puede usted ayudarnos a seguir informando
¿Por qué necesitamos su ayuda para financiar nuestra cobertura informativa en Estados Unidos y en todo el mundo? Porque somos una organización de noticias independiente, libre de la influencia de cualquier gobierno, corporación o partido político. Desde el día que empezamos, hemos enfrentado presiones para silenciarnos, sobre todo del Partido Comunista Chino. Pero no nos doblegaremos. Dependemos de su generosa contribución para seguir ejerciendo un periodismo tradicional. Juntos, podemos seguir difundiendo la verdad.